- Температурная кривая имеет большое значение для первичного осмотра женщины на предмет установления причин бесплодия, так как позволяет определить длительность менструального цикла, дату овуляции, время жизни яйцеклетки. На ее основании врач может проследить за действием некоторых медикаментозных препаратов.
- Условно график делится на две части: нижняя, где ректальная температура обычно ниже 37 С, и верхняя с ректальной температурой от 37 и выше. Точки с самой низкой температурой фиксируют период, предшествующий овуляции, когда яичники выделяют только гормоны эстрогены. Вторая часть графика — это постовуляционный период, повышение температуры свидетельствует о том, что в организме женщины начал выделяться гормон прогестерон, подготавливающий половую систему к беременности.
- Повышение температуры связано с образованием так называемого желтого тела. Если яйцеклетка не была оплодотворена, желтое тело постепенно рассасывается, таким образом, прогестерон больше не поступает в кровь, и ректальная температура падает. Если же беременность наступила, желтое тело сохраняется, а вместе с ним и ректальная температура остается высокой.
- Овуляция разделяет эстрогеновую и прогестероновую фазы цикла, происходя между ними. День овуляции индивидуален для каждой женщины, в идеале это 14-ый день при цикле продолжительностью 28 дней. Именно в момент овуляции можно наблюдать резкий температурный скачок, хотя у некоторых женщин она может повышаться постепенно.
- В том же случае, когда ректальная температура остается приблизительно неизменной в течение всего менструального цикла, скорее всего, речь идет о так называемом ановуляторном цикле, когда овуляция не происходит, и беременность из-за этого невозможна. В этом случае врач-гинеколог расскажет о способах лечения бесплодия по причине отсутствия овуляции.
Посткоитальный (посткоитусный) тест
Основной целью посткоитального теста является изучение поведения сперматозоидов в секрете, который выделяет шейка матки. Это исследование проводится исключительно в определенные дни менструального цикла.
- При 28-дневном цикле это промежуток между 12-м и 14-м днем.
- Если цикл короче — между 9-ым и 12-ым, если длиннее — между 14-ым и 17-ым.
- В день проведения теста, ректальная температура не должна превышать 37 , а последний половой контакт должен произойти за 10 — 20 часов до визита к врачу.
Проводится посткоитальные исследование быстро и безболезненно. Для получения материала врач-гинеколог специальным инструментом отсасывает небольшое количество шеечного секрета, который помещается на лабораторное стекло.
Секрет, выделяемый шейкой матки, играет одну из важнейших ролей в процессе оплодотворения. Он служит проводником, с помощью которого сперматозоиды попадают в матку и маточную трубу, а также поддерживает среду, необходимую для их существования в течение нескольких дней.
- Если секрет отсутствует, сперматозоиды погибают еще во влагалище.
- То же самое происходит, если он выделяется в недостаточном количестве, или в нем присутствуют специфические антитела, обладающие противосперматозоидным действием. Именно поэтому врачи-гинекологи уделяют секрету шейки матки так много внимания.
- Под микроскопом с большим увеличением в собранном материале можно увидеть, как взаимодействует шеечный секрет и сперматозоиды, а также определить подвижность и жизнеспособность последних.
- Если во взятом материале присутствуют как минимум пять подвижных сперматозоидов, тест считается положительном. Сперма мужчины в большинстве случаев хорошего качества и способна к оплодотворению.
- Если же сперматозоиды отсутствуют или находятся в неподвижном состоянии, говорят о негативном тесте, что может быть следствием нарушений как в самом секрете, так и в сперматозоидах.
- При отрицательном результате в нашем медицинском центре врач-гинеколог назначает медикаментозное лечение для улучшения секрета и рекомендует Вашему партнеру консультацию врача-андролога и проведение спермограммы (исследование мужчины на качество спермы).
- После курса лечения и получения результатов спермограммы посткоитальный тест (посткоитусный) тест проводится вновь.
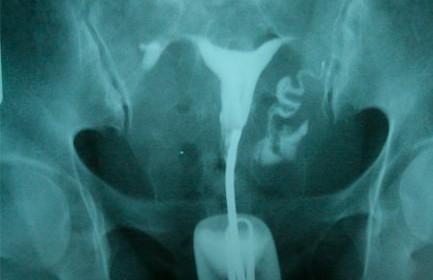
Рентгенография матки
Это часто применяемая диагностическая процедура при бесплодии, особенно важная в тех случаях, когда женщина перенесла выкидыш или инфекционные заболевания половых органов, если применялась внутриматочная спираль (ВМС, ВМК) или делался аборт.
Рентгеновский снимок матки позволяет гинекологу выявить различные аномалии в ее строении (например, двойная матка, матка с перегородкой), наличие спаек, фибром и полипов, определить наличие эндометриоза, который также препятствует наступлению беременности. Однако самое главное — это информация о состоянии маточных труб, так как во многих случаях именно их патологии являются причиной бесплодия. Один из наиболее распространенных случаев бесплодия - закрытые трубы, что мешает сперматозоидам проникнуть к яйцеклетке и оплодотворить ее. Все подобные нарушения рентгеновский снимок показывает, являясь, таким образом, доступной и значительной методикой диагностики бесплодия.
Гормональное исследование
Врач-гинеколог может определить состояние гормональной системы женского организма и выявить нарушения, мешающие оплодотворению яйцеклетки. Поэтому гормональное исследование проводится в строго определенные дни цикла с целью получения наиболее достоверной информации.
- Существуют два вида этой диагностической методики. Уровень гормонов определяют по крови и по моче. Что важно, оба эти метода исследования отражают функционирование всей гормональной системы, включая яичники, гипофиз и гипоталамус. Однако по крови определение уровня гормонов на сегодняшний день считается наиболее точным и простым.
- При выявлении гормональных причин бесплодия основное внимание обращают на уровень гормона эстрадиола (один из эстрогенов), который во многом определяет деятельность яичников и процессовуляции.
- Кроме того, важно проанализировать гормон прогестерон, на основании которого можно судить о наличии и функционировании желтого тела, и гормоны, выделяемые гипофизом (фолликулостимулирующийи лютеинизирующий гормоны). Последние два влияют на созревание и функциональное состояние яйцеклетки
Определение уровня гормонов — это безболезненное и практически обязательно исследование для женщин, страдающих бесплодием.
В нашем медицинском центре «Евромедпрестиж» его рекомендуют пациенткам после проведения посткоитального (посткоитусного) теста. Однако исследование на определение уровня гормонов имеет один минус - результаты исследования отражают текущее состояние гормональной системы, поэтому проведенное один раз исследование не будет считаться верным через месяц-два. Вместе с тем, как показывает практика гинекологов и эндокринологов нашего медицинского центра, в одни и те же дни цикла уровень гормонов остается приблизительно одинаковым.
УЗИ (ультразвуковое исследование)
- Позволяет установить какие-либо анатомические аномалии в матке (например, фиброма) или в яичниках (киста), а также определить их особенности, консистенцию, размер и пр.
- то один из важнейших моментов в выяснении причин бесплодия и подбора лечения.
- Позволяет специалисту проследить за развитием яйцеклетки и установить точный момент овуляции (или констатировать ее отсутствие).
- Применяется при подготовке к искусственному оплодотворению и при лечение ановуляторного цикла. В последнем случае его применение обусловлено тем, чтобы не допустить излишнюю стимуляцию процесса овуляции и контролировать ход терапии.
Эндоскопические методы диагностики бесплодия
Любой эндоскопический метод — это хирургическое вмешательство. Эндоскопия позволяет врачу осмотреть внутренние органы женщины, не проводя вскрытия брюшной полости, так как прибор вводится через крохотное отверстие. Подробнее об эндоскопических методах обследования вы можете узнать в соответствующем разделе. Наши врачи-гинекологи назначают женщине эндоскопические методы диагностики, как правило, в случаях:
- когда рентгеноскопия матки и маточных труб выявила какие-либо аномалии и в ситуации
- когда примерно год обследований так и не установил причин бесплодия или не завершился зачатием.
- На момент назначения эндоскопического обследования у пациентки полностью должен отсутствовать воспалительный процесс органов малого таза, быть в норме биохимические и некоторые другие показатели.
С целью диагностики бесплодия и восстановления репродуктивной функции у женщины наши гинекологи рекомендуют такие виды эндоскопические вмешательства, как сальпингоовариолизис, сальпингостомияи фимбриолизис. Все эти операции относятся к диагностике состояния маточных труб.
- Определяется их проходимость, а также функциональное состояния слизистой оболочки маточной трубы. Слизистая имеет чрезвычайно большое значение и является одним из важнейших факторов манипуляций с маточными трубами. При плохом состоянии их слизистой все остальные вмешательства могут быть бесполезными, поэтому оценка репродуктивного здоровья женщины начинается с обследования состояния именно слизистой маточных труб.
- Диагностика способна зафиксировать наличие ряда гинекологических заболеваний. В первую очередь, это эндометриоз, которых становится причиной бесплодия в 48 % случаев.
- Также определяется наличие спаек и сращения между яичником и маточной трубой, которое мешает прохождению яйцеклетки. В том случае, если оно тонкое, специалист одновременно с осмотром может рассечь его. В этом и заключается одно из достоинств эндоскопии — она выступает и как метод диагностики, и сразу же как метод лечения.
- Однако при наличии толстых застарелых спаек и сращений оперативное вмешательство не рекомендуется. В нашем медицинском центре в подобных ситуациях врач-гинеколог рекомендует экстракорпоральное оплодотворение (ЭКО).
- Эндоскопические методы позволяют при наличии кисты яичника сделать ее пункцию, иссечь ее кусочек для биопсии. Оптимальными днями менструального цикла для подобных операций являются последние дни.